每日一脉 Day 10:脑侧支循环——缺血性卒中预后的"隐形推手"
一、背景(Background)
在缺血性卒中的战场上,侧支循环(Collateral Circulation)如同城市交通的备用路线——当主干道(主干血管)堵塞时,这些隐形的绕行通道决定着缺血脑组织能否维持血流、以及血流能维持多久。临床实践中,我们经常看到两个患者拥有相同的血管闭塞部位,却走向截然不同的预后:一人恢复如常,另一人却留下严重残疾——决定这种差异的核心变量,往往就是侧支循环。
侧支循环是指脑血管之间预先存在的吻合通道,它们在生理状态下处于休眠或低流量状态,但当主要供血动脉发生狭窄或闭塞时,这些侧支可在数秒至数分钟内开放,向缺血区提供替代血流。良好的侧支循环可显著缩小梗死核心体积、延长组织存活时间窗(Time Window),是急性缺血性卒中患者预后的最强预测因子之一。
理解侧支循环的解剖分级、评估方法与临床意义,是神经外科与神经介入医生制定治疗策略的核心知识基础。
二、问题(Problem)
在临床与影像判读中,以下关键问题值得深入探讨:
- 脑侧支循环的解剖层次是什么? — 一级(Willis环)、二级(软脑膜吻合支)、三级(新生血管)各有何特点?
- Willis环的解剖变异为何影响巨大? — 完整型与不完整型Willis环在卒中预后上有何差异?
- 软脑膜吻合支(Leptomeningeal Anastomoses)在MCA闭塞中如何工作? — 为什么ACA和PCA可以代偿MCA供血区?
- 侧支循环如何影响卒中溶栓/取栓的决策窗口? — 为何"组织时间窗"比"时间窗"更重要?
- 如何评估侧支循环? — DSA、TCD、CTA、MRI灌注各有哪些优缺点?
- 侧支循环不良的预测因素有哪些? — 糖尿病、高血压、既往卒中如何影响侧支代偿?
- 在 moyamoya 病和慢性脑血管闭塞中,侧支循环的角色是什么? — 为何这类疾病的治疗核心是重建侧支?
- 侧支循环是否可以被人为改善? — 诱导性高血压、体外膜肺氧合(ECMO)有何循证依据?
三、方法(Methods)
3.1 侧支循环的解剖分层
脑侧支循环根据解剖位置与代偿能力,分为三级:
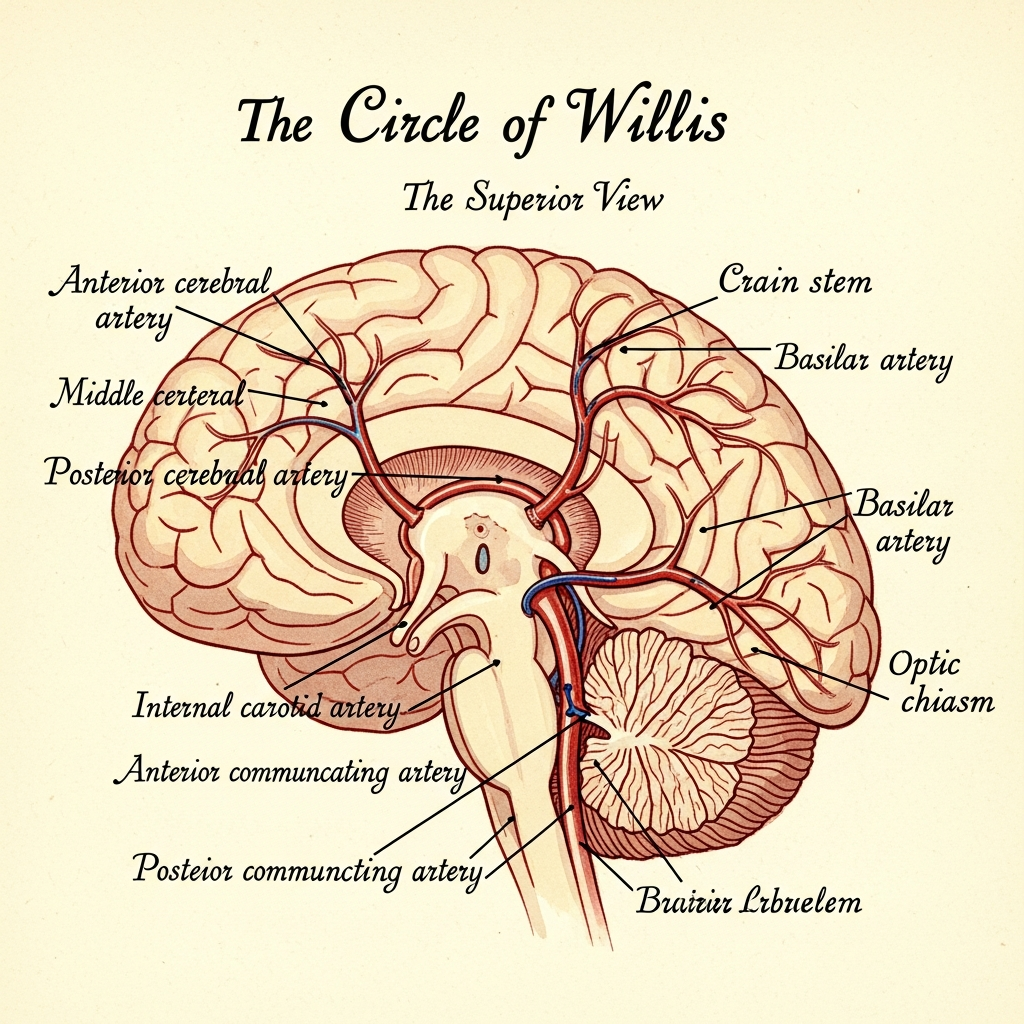
一级侧支:Willis环(Circle of Willis)
Willis环是连接前循环(ICA系统)与后循环(VA-BA系统)的核心结构,由以下血管构成:
- 前交通动脉(ACoA):连接左右ICA
- 两侧大脑前动脉A1段(ACA A1)
- 两侧后交通动脉(PCommA):连接ICA与PCA
- 两侧大脑后动脉P1段(PCA P1)
- 基底动脉尖
解剖要点:Willis环并非"环",而是一个多边形的吻合网络。其代偿机制如下:
| 闭塞部位 | Willis环代偿路径 |
|---|---|
| 单侧ICA闭塞 | 对侧ICA经ACoA → 患侧ACA → 软脑膜吻合代偿MCA |
| ICA终末闭塞 | PCommA开放,后循环向前循环代偿(前提:PCommA发育良好) |
| MCA M1段闭塞 | ACA/PCA经软脑膜吻合支代偿(不依赖Willis环) |
| PCA P1段闭塞 | PCA P2段可从MCA皮层支逆行充盈(通过软脑膜吻合) |
Willis环变异率:研究表明,仅约50-60%的成年人拥有解剖学上"完整"的Willis环。先天性变异包括:
- A1段发育不全或缺席(最常见,影响前后代偿)
- PCommA发育不全或缺席(影响前后循环代偿)
- ACoA缺席或细小
- 胚胎型PCA(PCA直接发自ICA,不经PCommA代偿后循环)
二级侧支:软脑膜吻合支(Leptomeningeal Anastomoses, LMA)
软脑膜吻合支是连接大脑皮层不同动脉供血区之间的微小血管网络(直径100-500μm),广泛分布于大脑半球凸面与脑沟底部。
核心代偿机制:当某一主要动脉闭塞时,邻近正常供血动脉的皮层支可通过LMA逆行充盈缺血区。
典型场景:MCA M1段闭塞
- ACA皮层支(额叶血供)→ 逆行经LMA → 代偿MCA皮层区(中央前后回)
- PCA皮层支(枕叶血供)→ 逆行经LMA → 代偿MCA远端皮层区(角回、颞上回后部)
LMA分布特点:
- 前循环(ACA-MCA, MCA-PCA)吻合支最丰富
- 深穿支(豆纹动脉、Heubner返动脉)吻合支极稀少,故基底节区梗死不依赖LMA
- 梗死体积主要取决于LMA代偿程度,而非闭塞血管本身
三级侧支:新生血管(Neovascularization)
三级侧支指在慢性缺血刺激下,通过血管新生(Angiogenesis)和动脉生成(Arteriogenesis)形成的新生血管网络:
- 血管新生:内皮细胞增殖形成毛细血管(主要受VEGF等因子调控)
- 动脉生成:已有小动脉的重塑与重构,形成功能性侧支通路
代表性疾病:Moyamoya病——Willis环主干慢性进行性闭塞,基底节区出现特征性"烟雾状"异常血管网(本质上是不成熟的代偿性三级侧支)。
临床意义:
- 急性缺血性卒中(数小时):主要依赖一、二级侧支
- 慢性脑血管闭塞(数天至数月):三级侧支逐渐形成
- Moyamoya病/慢性颈内动脉闭塞:三级侧支代偿是核心
3.2 侧支循环的评估方法
| 评估方法 | 原理 | 优势 | 局限 |
|---|---|---|---|
| DSA(金标准) | 注射对比剂实时显示脑血管腔 | 动态评估侧支开放顺序、方向、速度 | 有创、无法直接显示脑组织灌注 |
| TCD(经颅多普勒) | 超声检测血流方向与速度 | 无创、床旁可行、可重复 | 依赖骨窗、无法可视化、主观性强 |
| CTA侧支评分 | 基于CTA动脉晚期图像评估软脑膜血管 | 普及率高、可量化(ASPECTS侧支评分) | 仅静态图像、时间分辨率低 |
| MRI灌注加权成像(PWI/DSC) | 测量CBF、CBV、MTT、TTP | 可量化脑组织灌注参数、Tmax>6s预测核心梗死 | 费用高、急诊可用性低 |
| CT灌注(CTP) | 同MRI灌注,扫描快 | 时间分辨率高,适合急性场景 | 辐射量大、基底节区易有伪影 |
DSA侧支评分系统(基于Miteff分级):
| 等级 | DSA表现 |
|---|---|
| Grade 1 | 仅闭塞段以远有少量对比剂染色,无远端逆行充盈 |
| Grade 2 | 远端血管有延迟充盈,但仅达闭塞段邻近区域 |
| Grade 3 | 整个MCA供血区通过软脑膜吻合从ACA/PCA逆行充盈 |
| Grade 4 | 完整的 MCA皮层侧支充盈,显影时间接近正常 |
ASPECTS侧支评分(基于CTA):
- 将MCA供血区分为10个区域
- 无侧支充盈:0分;侧支良好:10分
- ASPECTS侧支评分≥7与取栓良好预后显著相关
3.3 侧支循环与时间窗的关系
传统"时间窗" vs 组织窗"
传统溶栓时间窗(4.5小时)和取栓时间窗(6-24小时)基于群体平均值制定,但忽视了侧支循环的个体差异。侧支循环良好的患者,缺血半暗带(Ischemic Penumbra)可维持更长时间,因而从超时间窗再通治疗中获益的可能性更高。
组织窗评估工具:
- CTP或MRI PWI:Tmax>6秒区域定义为低灌注区,CBV减低区域定义为核心梗死区
- Mismatch(不匹配):低灌注区(Diffusion-PWI Mismatch)>20%提示存在可挽救脑组织
- 侧支评分:DSA侧支Grade 3-4或CTA侧支评分≥7,提示侧支良好,即使超时间窗也可能从取栓中获益
临床决策路径:
急性LVO卒中(ICA/MCA M1/BA)
↓
CT平扫(排除出血)+ CTA(评估闭塞部位)
↓
CTP/PWI(评估灌注不匹配)←→ 同时DSA(评估侧支+介入治疗)
↓
侧支良好(Grade≥3)→ 超时间窗取栓(24h内仍可能获益)
侧支不良(Grade≤2)→ 慎重决策,梗死核心大者可能无获益
3.4 影响侧支循环的因素
促进侧支开放的因素:
- 慢性间歇性缺血训练(预适应)→ 促进二级、三级侧支发育
- 规律有氧运动
- 某些药物:他汀类(上调VEGF)、丁苯酞(促进微循环)
损害侧支循环的因素:
- 糖尿病 → 微血管功能障碍,LMA数量减少
- 慢性高血压 → 血管壁增厚、顺应性下降
- 既往卒中病史 → 已建立的侧支可能因反复缺血而耗竭
- 高龄 → 血管新生能力下降
- 高胆固醇血症 → 动脉粥样硬化累及侧支本身
四、结果(Results)
4.1 侧支循环的临床意义:循证证据
1. 侧支循环与取栓预后(HERMES Collaboration, 2015-2019)
HERMES亚组分析(纳入5大取栓RCT研究)显示:
- 侧支Grade 3-4患者:90天功能预后良好(mRS 0-2)率达60-70%
- 侧支Grade 1-2患者:90天功能预后良好率仅20-30%
- 侧支循环是取栓获益的效应修饰因子(Effect Modifier):侧支越好,取栓绝对获益越大
2. 侧支循环与静脉溶栓(EXTEND-IA TNK)
在替萘普酶 vs 阿替普酶的对比研究中,侧支良好亚组:
- 早期再灌注率更高(83% vs 51%)
- 24小时梗死体积增长更小
- 90天功能预后更优
3. 侧支循环是卒中预后的独立预测因子
多变量分析(调整年龄、卒中严重程度、血管闭塞部位后):
- 侧支评分每增加1分,90天功能预后良好(mRS 0-2)的OR值为1.7-2.0
- 侧支不良患者的出血转化(Hemorrhagic Transformation)风险增加3-4倍
4.2 典型病例分析
病例A:MCA M1段急性闭塞——侧支决定命运
患者甲:65岁男性,突发右侧偏瘫(NIHSS 14),CTA显示左MCA M1段闭塞,DSA示侧支Grade 4(ACA+PCA大量逆行代偿),取栓后90天mRS 1。
患者乙:68岁女性,突发右侧偏瘫(NIHSS 16),CTA显示左MCA M1段闭塞,DSA示侧支Grade 1(几乎无代偿),取栓后90天mRS 5。
关键差异:闭塞部位相同,治疗策略相同,但侧支循环决定了不同的预后轨迹。
病例B:Moyamoya病——侧支循环即治疗靶点
- DSA特征:双侧ICA末端闭塞,基底节区"烟雾状"异常血管,ACA/PCA代偿性扩张
- 治疗策略核心:直接搭桥(STA-MCA bypass)+ 间接搭桥(EDAS术)→ 重建二级侧支
- 术后DSA确认:搭桥血管通畅,烟雾血管负荷减轻
病例C:慢性颈内动脉闭塞(CICAO)
- 血流动力学评估:PET显示患侧CBF下降、OEF(氧摄取分数)升高,提示失代偿性慢性缺血
- 治疗:复合手术(颈动脉内膜切除术+颅内支架)或搭桥手术
- 目标:恢复正向血流,逆转失代偿状态,改善认知功能
4.3 侧支循环评估的系统对比
| 评估维度 | DSA | TCD | CTA侧支评分 | CTP/PWI |
|---|---|---|---|---|
| 空间分辨率 | ★★★★★ | ★★ | ★★★ | ★★★ |
| 时间分辨率 | ★★★★★(动态) | ★★★ | ★★ | ★★★★ |
| 创伤性 | 高(有创) | 低(无创) | 低(辐射+碘) | 中(辐射) |
| 床旁可用性 | 低 | 高 | 中 | 低 |
| 费用 | 高 | 低 | 中 | 高 |
| 临床场景 | 介入治疗前 | 床旁监测 | 急性卒中初筛 | 灌注评估 |
五、结论(Conclusion)
侧支循环是决定缺血性卒中预后与治疗决策的"隐形推手"。掌握其解剖基础与临床评估,是神经介入医生的核心能力。
必须记住的五个要点:
- 侧支循环分三级:一级(Willis环)提供前后循环代偿,二级(软脑膜吻合支)提供 MCA 皮层区代偿,三级(新生血管)是慢性缺血的最终代偿——急性卒中主要依赖一、二级侧支
- Willis环变异决定代偿上限:仅约50-60%的人拥有完整的Willis环;A1段或PCommA发育不全是前后循环代偿不足的常见解剖基础
- 侧支循环是取栓预后的最强预测因子:侧支Grade 3-4 vs Grade 1-2,90天功能良好率相差3倍;侧支评分应作为取栓患者选择的重要参考
- 侧支评估方法各有优劣:DSA是金标准(动态),CTA侧支评分适合急性初筛,CTP/PWI评估组织灌注——急性场景推荐CTA+CTP联合
- 侧支循环可被改善:他汀类药物、规律运动、丁苯酞等可能促进侧支发育;慢性闭塞性疾病(Moyamoya、慢性ICA闭塞)的治疗核心是重建侧支
临床警句:两个患者,同一个血管闭塞部位,一个恢复如常,一个终身卧床——这其中的差异,往往不是治疗本身,而是侧支循环。侧支循环是"天生的",也是"可以培养的"。
🔑 记忆口诀:侧支三级——“一级环(Willis),二级膜(软脑膜),三级新生要记牢”
记忆口诀2:软脑膜吻合——“MCA堵了靠谁?ACA从上面接,PCA从后面帮”
📚 参考资料:Greenberg’s Handbook of Neurosurgery, 10th Ed. | HERMES Collaboration Lancet 2019 | AJNR侧支循环评估指南 | Rhoton’s Cranial Anatomy | Liebeskind DS. Collateral Circulation in Stroke. Neurology 2013
每日一脉 · 第10期 · 2026-04-15
[下期预告:脑卒中院前转运与绿色通道——时间就是大脑]