你好,我是Lacrimosa Jie
📌 神经外科医生 | 🔬 神经介入研究者
✍️ 不遗忘,不原谅
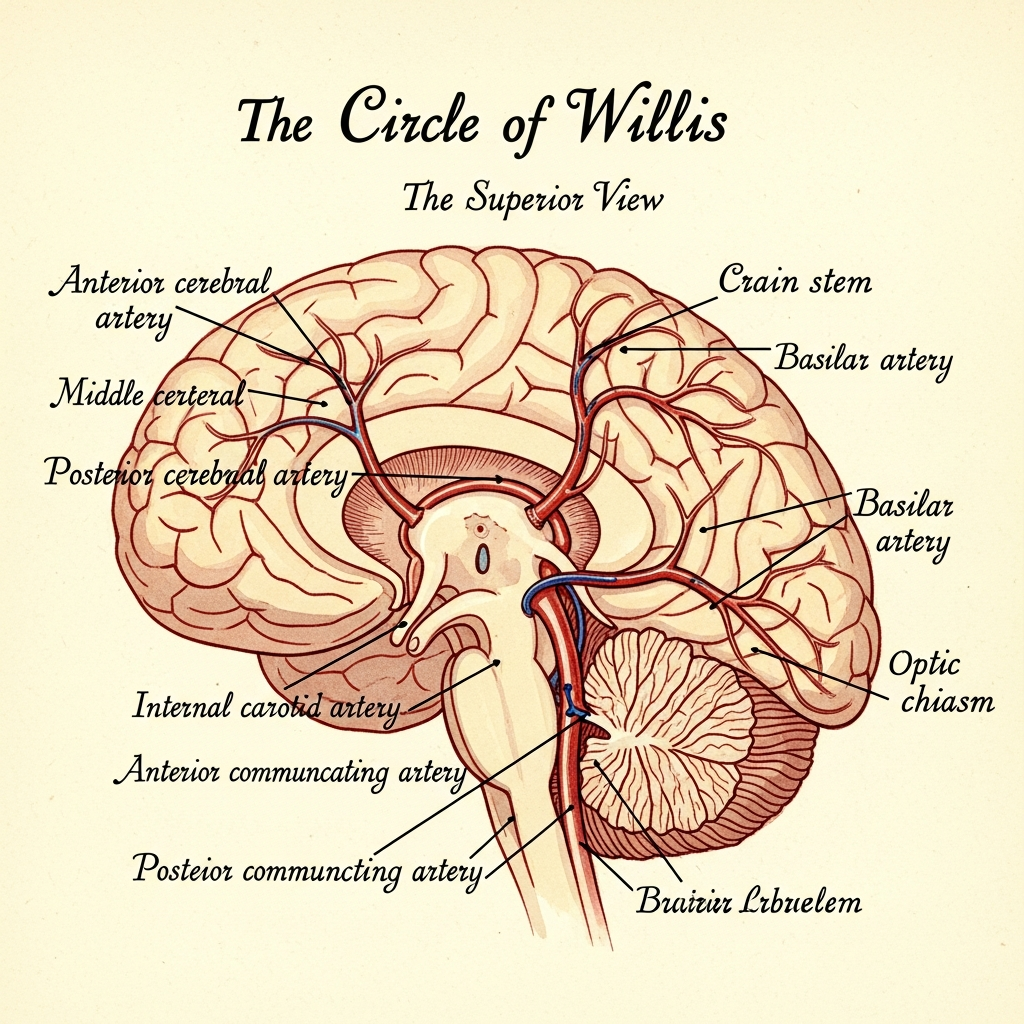
每日一脉 Day 12:颅内动脉粥样硬化性疾病(ICAD)——药物治疗还是血管成形? 一、背景(Background) 颅内动脉粥样硬化性疾病(Intracranial Atherosclerotic Disease, ICAD)是缺血性脑卒中的重要病因之一,尤其在亚洲人群中患病率显著高于西方国家。根据中国卒中登记数据,ICAD约占所有缺血性卒中的30-50%,是导致反复发作性TIA和脑梗死的重要原因。 与颈内动脉颅外段狭窄不同,ICAD累及颅内段血管(包括大脑中动脉M1段、椎动脉V4段、基底动脉等),因位置深在、穿支血管丰富、路径迂曲,其治疗策略一直是神经介入领域的难点与争议焦点。 ICAD的核心治疗选择问题:强化药物治疗(Intensive Medical Management, IMM)是否已经足够?何时应考虑血管成形(球囊扩张/支架置入)? 二、问题(Problem) ICAD治疗中的关键问题值得深入探讨: ICAD的流行病学与危险因素 — 为何亚洲人群ICAD患病率显著高于欧美?有何独特的危险因素? ICAD的发病机制 — 动脉-动脉栓塞 vs. 穿支闭塞 vs. 血流动力学不足,各有何特点? ICAD的影像诊断标准 — 如何测量狭窄程度?症状性ICAD的定义是什么(NASCET vs. WASID标准)? 强化药物治疗的组成 —抗血小板治疗(单药vs.双抗)、他汀降脂(LDL-C靶目标)、危险因素控制 血管成形的适应证 — 症状性ICAD狭窄≥70%?强化药物治疗失败?穿支受累如何处理? ICAS vs. ICAS:药物球囊 vs. 裸金属支架 vs. 药物洗脱支架 — 不同方案的优劣? SAMMPRIS试验的启示 — 支架置入为何在研究中失败?患者筛选是关键 ICAS病变的技术难点 — 如何避免穿支闭塞?急性串联病变如何处理? ICAD的长期管理 — 支架内再狭窄如何预防?停药后的复发风险? 东西方指南的差异 — 中国专家共识vs.美国AHA/ASA指南的推荐级别有何不同? 三、方法(Methods) 3.1 ICAD流行病学与危险因素 东西方差异: 中国缺血性卒中患者中,ICAD占比约30-50%(vs. 欧美约10-15%) 可能原因:代谢综合征(糖尿病、高血压)高发、遗传易感性、对颅内血管的独特影响 主要危险因素: 高血压(最关键) 糖尿病 代谢综合征 吸烟 高脂血症 3.2 ICAD影像诊断 狭窄程度测量(WASID标准): ...
每日一脉 Day 13:脑静脉系统血栓形成(CVST)——一个容易被误诊的卒中类型 一、背景(Background) 脑静脉系统血栓形成(cerebral venous sinus thrombosis, CVST)是静脉性卒中的重要类型,可累及脑静脉、硬脑膜静脉窦或两者并存。与动脉性卒中相比,CVST发病更隐匿,临床表现更“杂”,常见头痛、癫痫、局灶神经功能缺损、意识障碍,极易被误诊为偏头痛、脑炎、脑膜炎或颅内占位。 CVST的关键危险在于:它不是“出血就不能抗凝”的简单场景,相反,规范抗凝常常是首要治疗。 二、问题(Problem) CVST临床中最需要厘清的问题包括: CVST为什么容易漏诊? 头痛、癫痫、视乳头水肿等表现如何组合? 危险因素有哪些? 妊娠、产褥期、口服避孕药、感染、肿瘤、血栓倾向各占何位? 如何借助影像确诊? MRV、CTV、DSA各自的作用是什么? 为什么CVST可合并脑出血? 静脉回流受阻如何导致静脉性梗死与出血? 治疗核心是什么? 抗凝、脱水降颅压、癫痫控制、处理原发病如何排序? 何时考虑介入/机械取栓? 重症或药物失败患者如何选择? 预后与复发如何评估? 抗凝疗程应该多长?哪些患者要长期管理? 三、方法(Methods) 3.1 CVST的危险因素 常见诱因与病因: 妊娠、产褥期 口服避孕药、雌激素暴露 脱水、感染(尤其头颈部感染、鼻窦炎、耳源性感染) 恶性肿瘤 血液高凝状态(蛋白C/S缺乏、抗凝血酶缺乏、抗磷脂综合征、V Leiden等) 创伤、颅内手术后 不明原因(特发性) 3.2 临床表现 三联征并不总是同时出现: 头痛:最常见,常为进行性加重 癫痫:可为首发表现,尤其皮质静脉受累时 局灶神经功能缺损:偏瘫、失语、视野缺损等 颅高压表现: 恶心呕吐 视乳头水肿 复视(展神经受累) 嗜睡、意识障碍 3.3 影像学诊断 首选思路:临床怀疑 + 静脉成像证实 检查 作用 CT平扫 发现高密度静脉窦征、脑出血、占位效应 CTV 快速、可及性强,适合急诊筛查 MRV 对静脉窦血流显示更清楚,便于随访 DSA 金标准之一,适用于复杂或介入评估 常见影像征象: 空三角征(empty delta sign) 静脉窦/皮质静脉充盈缺损 静脉性梗死,常伴出血性转化 3.4 治疗原则 治疗排序: ...
每日一脉 Day 11:脑卒中院前转运与绿色通道——时间就是大脑 一、背景(Background) 脑卒中(Stroke)是危害中国人健康的最主要杀手之一。根据中国脑血管病大数据平台数据,急性缺血性卒中(Acute Ischemic Stroke, AIS)约占全部卒中的70%,其治疗核心是在时间窗内恢复缺血脑组织的血流灌注。无论是静脉溶栓(IV-rtPA)还是机械取栓(Mechanical Thrombectomy, MT),时间都是决定预后的最关键因素——“时间就是大脑”(Time is Brain)并非比喻,而是基于循证医学的铁律。 脑卒中的院前转运与院内绿色通道(Green Channel)是连接"症状出现"与"血流再通"之间的关键链条。数据显示: 缺血性卒中每延误1分钟,平均丢失190万个神经元 溶栓时间窗(4.5小时)内,每延误15分钟,良好预后率下降约4% 机械取栓时间窗(24小时,指某些筛选后的患者)内,每延误1小时,残疾风险增加约6% 然而,中国卒中患者从发病到抵达具备溶栓/取栓能力的医院(Stroke-ready Hospital),中位时间仍高达4-6小时,远超"黄金时间窗"。这其中的延误主要发生在三个节点:院前延误(患者及家属延迟识别症状、呼叫急救)、转运延误(急救系统未优先送往有能力的医院)、院内延误(急诊评估、影像、检验、介入团队的衔接不畅)。 理解院前转运的决策逻辑、绿色通道的组织架构与关键时间节点,是每一位神经外科、神经介入、急诊医学及相关专业医生必须掌握的核心能力。 二、问题(Problem) 在临床实践与卒中急救体系建设中,以下关键问题值得深入探讨: 为何"时间就是大脑"——缺血性卒中的病理生理时间窗是如何压缩的? — 梗死核心与缺血半暗带的动态演变是如何发生的? 中国卒中急救的延误主要发生在哪些节点? — 院前延误、转运延误、院内延误各有何特点与成因? 120急救系统在卒中转运中的核心决策是什么? — 优先送至"卒中中心"还是"最近的医院"?如何平衡"就近"与"能力"? FAST原则与"中风120"在实际应用中有何局限? — 后循环卒中、腔隙性卒中、无症状卒中的识别难点是什么? 卒中绿色通道的标准架构是什么? — 急诊分诊→影像→检验→介入/溶栓各环节的标准时间节点(SBP)如何设定? CT与MRI在急性卒中评估中各有何价值? — CT排除出血、CTA评估大血管、MRI-DWI/ADC的组合如何指导决策? 机械取栓的患者筛选标准是什么? — 前循环(6小时窗)与后循环(24小时窗)的影像筛选标准有何不同? 血管内治疗与静脉溶栓的桥接策略是什么? — 何时优先溶栓、何时直接转运取栓、何时桥接治疗? 基层医院在卒中转运网络中的角色是什么? — 何时应就地溶栓、何时须立即转诊? 改善卒中预后的公共卫生策略有哪些? — 公众教育、急救系统优化、区域化卒中救治网络如何协同? 三、方法(Methods) 3.1 缺血半暗带:理解"时间窗"的病理生理基础 缺血性卒中发生后,缺血脑组织并非在瞬间全部坏死,而是呈现梗死核心(Infarct Core)→ 缺血半暗带(Ischemic Penumbra) 的同心圆分布: 梗死核心:血流严重降低(<10-12 mL/100g/min),神经元在数分钟内不可逆死亡,形成不可逆损伤。 缺血半暗带:血流介于10-12至20-25 mL/100g/min之间,神经元代谢受损但结构完整,若在时间窗内恢复血流(再灌注),神经元功能可完全恢复;若持续缺血,半暗带将在3-6小时内逐渐演变为梗死核心。 临床意义:缺血半暗带的存在是溶栓与取栓治疗的理论基础——我们并非在"抢救已死的组织",而是在"与时间赛跑,抢救尚存希望的组织"。因此,越早实现再灌注,半暗带挽救率越高,良好预后比例越大。 组织时间窗 vs. 影像时间窗: 传统"时间窗"以发病时间为标准(前循环4.5小时,后循环6小时),但存在明显局限性 现代"组织时间窗"(Tissue-based Time Window)以影像评估半暗带存在为标准,可将部分患者治疗窗扩展至24小时(DAWN、DEFUSE 3试验) CT灌注(CTP)与MRI灌注加权成像(PWI)可定量区分梗死核心与半暗带,指导个体化决策 3.2 卒中识别:FAST与"中风120" FAST原则(国际通用): ...
