每日一志:脑血管 - 第二期
颈总动脉与颈内动脉(颅外段)
The Common Carotid Artery and Internal Carotid Artery (Extracranial Segment)
🖼️ 解剖示意图
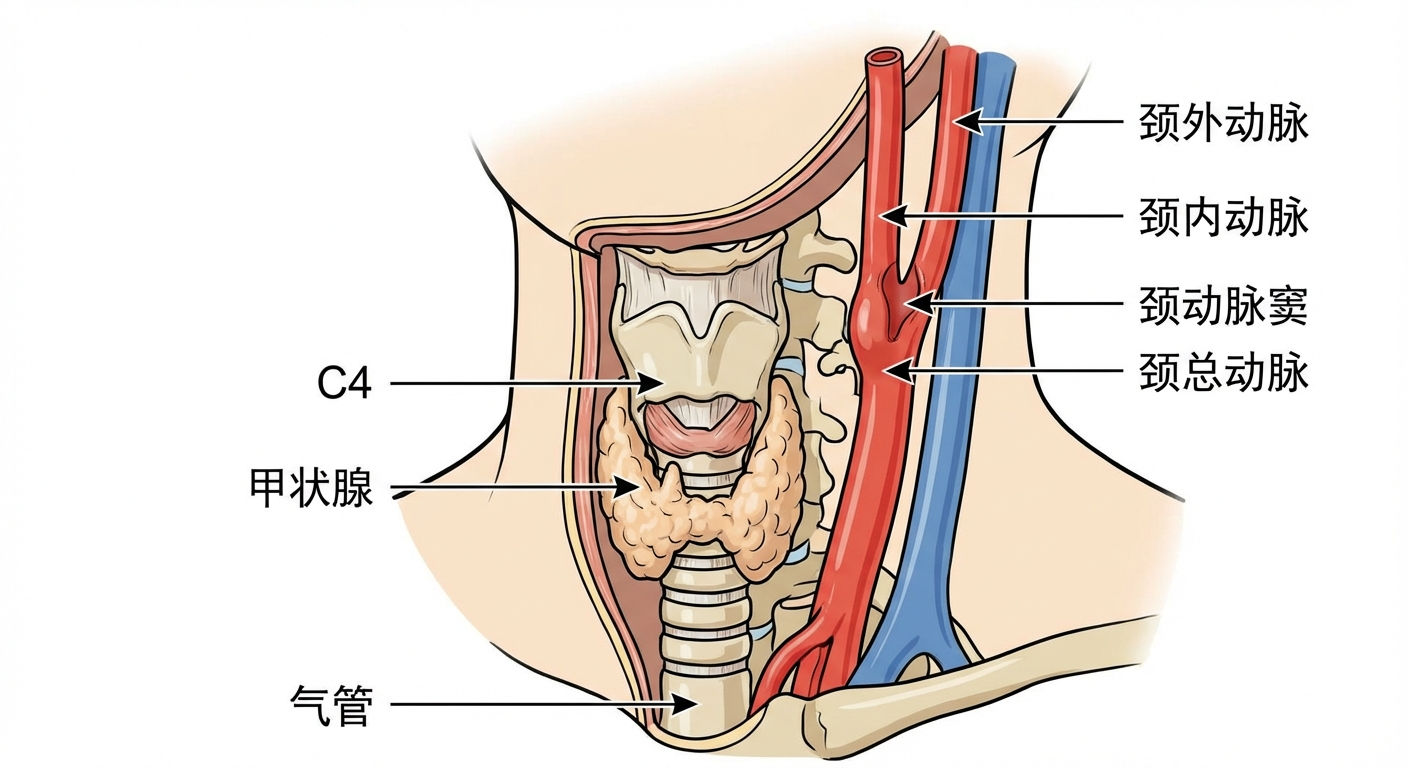
图1:颈总动脉分叉处解剖示意图,显示颈内动脉、颈外动脉、颈动脉窦的关系(AI生成)。
一、概述
颈总动脉(Common Carotid Artery, CCA)和颈内动脉(Internal Carotid Artery, ICA)颅外段是前循环血供的核心通道。颈总动脉在颈部上行,于 C4 椎体水平(相当于喉结上缘)分为颈内动脉和颈外动脉。颈内动脉颅外段虽短(通常无分支),却是粥样硬化和夹层的好发部位,也是介入治疗的重要目标。
二、系统解剖特点
2.1 颈总动脉的走行
起始:
- 右侧:起自头臂干(约在胸锁关节后方)
- 左侧:直接起自主动脉弓(约在 C4 水平)
行径:
- 沿气管两侧上行
- 位于颈内静脉内侧、迷走神经后外侧
- 全长约 10~12 cm
重要毗邻:
| 方位 | 结构 |
|---|---|
| 前方 | 皮肤、浅筋膜、颈阔肌、胸锁乳突肌前缘 |
| 外侧 | 颈内静脉、迷走神经 |
| 内侧 | 气管、甲状腺下极、喉返神经 |
| 后方 | 颈椎横突、颈交感干、椎前筋膜 |
2.2 颈总动脉分叉处(Carotid Bifurcation)
位置: C4 椎体水平,舌骨大角水平
分叉处膨大: 颈总动脉窦(Carotid Sinus)
- 颈动脉窦是颈内动脉起始部的梭形膨大
- 壁内有压力感受器,参与血压调节(减压反射)
- 颈动脉窦过敏者可因压迫颈动脉窦导致晕厥(颈动脉窦晕厥)
分叉处重要结构:
| 结构 | 位置 | 临床意义 |
|---|---|---|
| 颈动脉体(Carotid Body) | 分叉处后方 | 化学感受器,监测血氧/CO2;副神经节瘤(颈动脉体瘤)好发部位 |
| 颈内动脉 | 分叉后向前内上方走 | 颅内血供 |
| 颈外动脉 | 分叉后向前外上方走 | 面部/颅外供血 |
2.3 颈内动脉颅外段
特点: 颈内动脉在分叉后至入颅前的一段,通常无任何分支(这是区分颈内/颈外动脉的重要标志)
行径:
- 起始后向后外侧弯升
- 经咽旁间隙(Parapharyngeal Space)
- 向上至颈动脉管(Carotid Canal)入口,进入岩骨
分段(根据位置):
| 段 | 位置 | 临床意义 |
|---|---|---|
| 颈段 | 分叉至咽旁间隙 | 动脉粥样硬化好发部位 |
| 破裂孔段 | 破裂孔处 | 鼻咽癌侵犯的关键部位 ⚠️ |
| 岩骨段 | 颈动脉管内 | 介入入路的标志性结构 |
| 海绵窦段 | 海绵窦内 | 动脉瘤/瘘的好发部位 |
| 床突段 | 前床突附近 | 眼动脉发自此处 |
颈内动脉与鼻咽的关系:
- 鼻咽癌常经咽旁间隙向外侵犯
- 咽旁间隙是肿瘤→颈内动脉的"自然走廊"
- 破裂孔段是颈内动脉最接近鼻咽壁的部位(仅以薄层骨板相隔)
三、功能作用
3.1 颈总动脉的供血功能
| 供血范围 | 说明 |
|---|---|
| 颈内动脉系统 | 大脑前 2/3(前循环)、眼动脉 |
| 颈外动脉系统 | 面颈部、颅外结构 |
脑血供比例:
- 颈内动脉(前循环)约占全脑供血的 80%
- 每侧颈内动脉供血量约 350~400 mL/min
3.2 颈动脉窦的功能
- 压力感受器:感受颈动脉窦内血压变化
- 减压反射:窦内压升高 → 迷走神经兴奋 → 心率↓、血压↓
- 临床意义:颈动脉窦按摩可终止室上性心动过速(阵发性室上性心动过速 PSVT)
3.3 侧支循环
最重要的侧支通路——Willis 环:
- 两侧 ICA 通过前交通动脉(AComA)相连
- ICA 与基底动脉通过后交通动脉(PComA)相连
- 当一侧 ICA 闭塞时,对侧 ICA 可通过 Willis 环代偿
四、相关疾病
4.1 颈内动脉粥样硬化性狭窄(ICA Atherosclerotic Stenosis)
好发部位:
- 颈总动脉分叉处(最常见,~70%)
- 颈内动脉起始段(颈段)
评估指标:
- NASCET 法:狭窄率 = (狭窄远端正常直径 - 狭窄段直径) / 狭窄远端正常直径 × 100%
- ECST 法:狭窄率 = (狭窄远端正常直径 - 狭窄段直径) / 病变处原始直径 × 100%
狭窄程度分级:
| 狭窄程度 | NASCET 狭窄率 | 临床表现 |
|---|---|---|
| 轻度 | < 50% | 无症状,药物治疗 |
| 中度 | 50~69% | 可有无症状,密切观察 |
| 重度 | ≥ 70% | 卒中风险显著升高,需干预 |
| 闭塞 | 100% | 急性缺血事件 |
4.2 颈内动脉夹层(ICA Dissection)
病因:
- 自发性(常伴 underlying 遗传性结缔组织病,如 Fibromuscular Dysplasia)
- 创伤性(颈椎按摩、颈部外伤)
- 动脉粥样硬化性
典型临床表现:
- 头颈部疼痛
- Horner 综合征(不完全性交感神经损伤:眼睑下垂、瞳孔缩小、面部无汗)
- 脑缺血症状(短暂性黑朦、对侧偏瘫等)
影像学诊断:
- CTA/MRA:内膜瓣、双腔征、壁间血肿
- DSA:金标准,可见"线样征"(string sign)
4.3 颈动脉体瘤(Carotid Body Tumor)
来源: 颈动脉体副神经节细胞(化学感受器)
特征:
- 位于颈总动脉分叉处
- 血供丰富(Shamblin 分型 I~III)
- 良性但可恶变(约 5~10% 恶性率)
影像学特点:
- CTA/MRI:富血供、分叉处膨胀性肿块
- DSA:“盐和胡椒"征(saline and pepper)
4.4 鼻咽癌与颈内动脉侵犯
侵犯机制:
- 肿瘤经咽旁间隙向外侵犯
- 咽旁间隙是鼻咽与颈内动脉之间的"走廊”
- 破裂孔段是最薄弱部位(骨板薄或缺如)
临床意义:
- 鼻咽癌侵犯 ICA 是预后不良的独立因素
- T4 期鼻咽癌的 ICA 侵犯率可达 20~30%
- 侵犯程度决定治疗方案(放疗靶区、介入手术)
五、介入治疗方法
5.1 颈动脉支架置入术(Carotid Artery Stenting, CAS)
适应症:
- 症状性颈内动脉狭窄 ≥ 70%(NASCET)
- 无症状性狭窄 ≥ 80%(高危患者)
- 颈动脉内膜剥脱术(CEA)高风险患者(对侧闭塞、心肺功能差等)
手术入路:
- 股动脉入路为主(经皮穿刺)
- 颈动脉直接穿刺(部分复杂病例)
核心步骤:
- 导引导管置入颈总动脉
- 保护伞(Distal Protection Device)置入狭窄远端
- 球囊预扩张
- 支架置入
- 球囊后扩张
- 保护伞回收
保护伞的作用: 拦截术中脱落的斑块/血栓,防止远端栓塞性脑梗死
5.2 颈动脉内膜剥脱术(CEA)vs CAS 的选择
| 因素 | 倾向 CEA | 倾向 CAS |
|---|---|---|
| 病变位置 | 高位狭窄 | 低位狭窄 |
| 对侧 ICA 情况 | 对侧通畅 | 对侧闭塞 |
| 心脏功能 | 好 | 差(不能耐受全麻) |
| 斑块性质 | 硬斑块 | 软斑块、溃疡性斑块 |
| 年龄 | 年轻患者 | 高龄患者(>70岁) |
5.3 颈内动脉急性闭塞的介入治疗
急性缺血性卒中大血管闭塞(LVO):
- 发病 6 小时内(部分患者可延至 24 小时)
- 机械取栓(Mechanical Thrombectomy):Solitaire、Trevo 等支架取栓
- 联合抽吸取栓(ADAPT 技术)
Bridge 技术(桥接治疗):
- 先行静脉 tPA 溶栓(发病 4.5 小时内)
- 同时转运至高级卒中中心
- 桥接介入取栓
5.4 鼻咽癌侵犯 ICA 的介入处理
策略选择:
- BOT 阳性(不耐受闭塞)→ 保护性支架置入
- BOT 阴性(耐受闭塞)→ 可考虑分期闭塞或旷置
覆膜支架:
- 隔绝肿瘤侵犯段血管
- 维持管腔通畅
- 适用于鼻咽癌放疗后 ICA 假性动脉瘤
六、总结要点
| 要点 | 内容 |
|---|---|
| 颈总动脉分叉 | C4 水平,分为颈内动脉和颈外动脉 |
| 颈内动脉颅外段特点 | 通常无分支(区分标志) |
| 颈动脉窦 | 压力感受器,参与血压调节 |
| 鼻咽癌侵犯途径 | 咽旁间隙 → 破裂孔 → ICA 破裂孔段 |
| NASCET 狭窄分级 | 重度 ≥ 70% 需干预 |
| CAS vs CEA | 根据病变位置、心肺功能、年龄综合判断 |
| 急性 LVO | 机械取栓,首选 Solitaire/Trevo |
下期预告
第三期:锁骨下动脉与椎动脉(颅外段)
- 椎动脉的四个分段
- 锁骨下动脉窃血综合征
- 椎动脉起始部狭窄的介入治疗
参考文献
- Gray’s Anatomy for Students, 4th Ed.
- Interventional Neuroradiology (Chapter on Cervical Carotid Artery)
- Bouthillier A, et al. Segmental anatomy of the internal carotid artery. J Neurosurg 1996.
- Lloyd J, et al. Carotid Artery Stenosis: Diagnosis and Management. Am Fam Physician 2021.
讲义配图建议:
- 颈总动脉分叉处解剖示意图(AI生成)
- 颈内动脉七段示意图(Bouthillier分段)
- CTA 显示颈内动脉狭窄
- 鼻咽癌侵犯 ICA 的 MRI 表现