每日一志:脑血管 - 第三期
锁骨下动脉与椎动脉(颅外段)
The Subclavian Artery and Vertebral Artery (Extracranial Segment)
🖼️ 解剖示意图
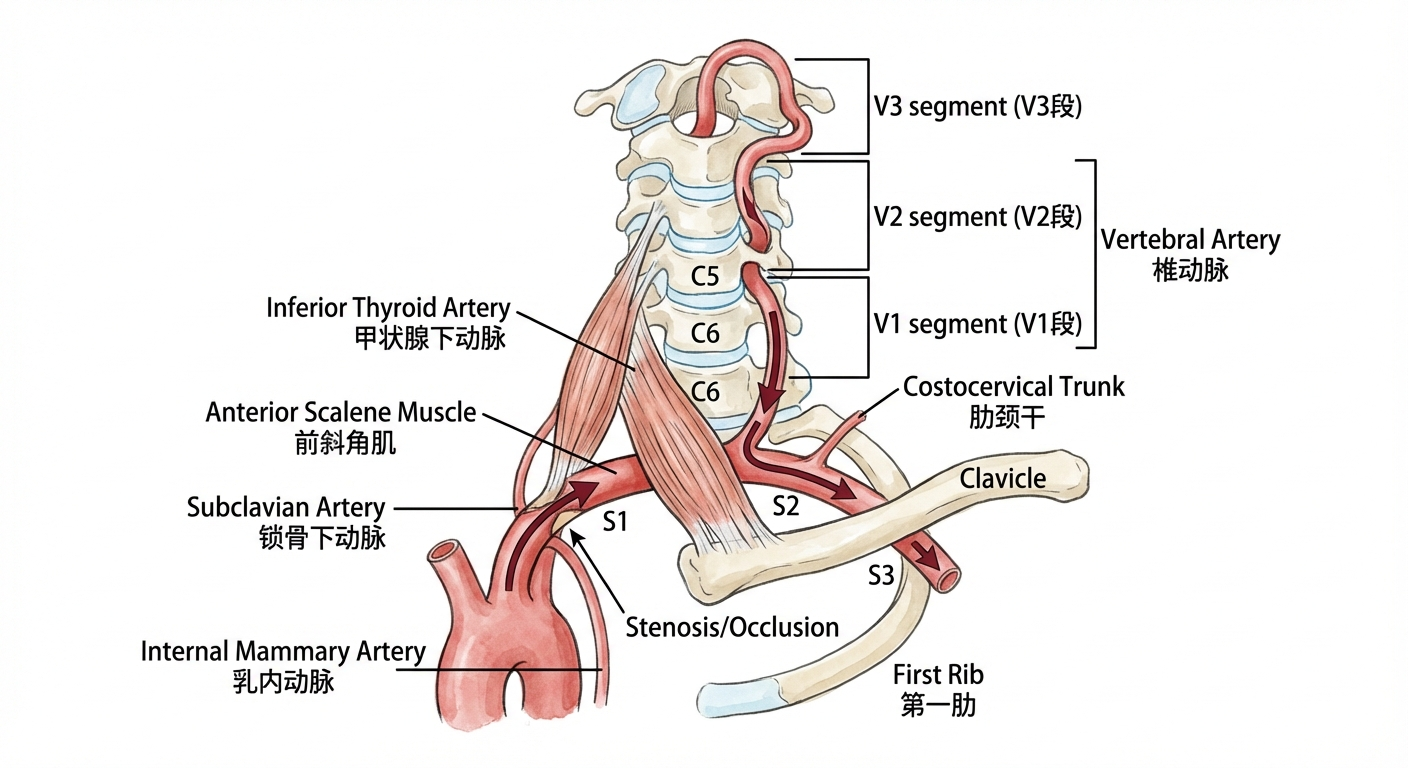
图1:锁骨下动脉与椎动脉颅外段解剖示意图,显示锁骨下动脉三段、椎动脉V1~V3段及主要分支(AI生成)。
一、概述
锁骨下动脉(Subclavian Artery, SCA)与椎动脉(Vertebral Artery, VA)是后循环血供的唯一来源,约占全脑血供的20%。锁骨下动脉还是上肢、肩带和胸壁的主要供血动脉,其病变不仅影响上肢血供,更可通过"窃血"机制导致后循环缺血。本期重点阐述锁骨下动脉的分段、椎动脉的四段解剖(V1~V4),以及锁骨下动脉窃血综合征与椎动脉起始部狭窄的介入治疗。
二、系统解剖特点
2.1 锁骨下动脉的位置与行程
起始:
- 右侧:起自头臂干(约在右胸锁关节后方)
- 左侧:直接起自主动脉弓(约在 T4 椎体水平,左锁骨下动脉是主动脉弓最左侧的分支)
行程:
- 起始后先向上拱起
- 然后向外下方绕过第一肋骨外缘
- 越过第一肋骨后更名为腋动脉(Axillary Artery)
整体走形: 呈倒U形或弧形,凸侧向上
2.2 锁骨下动脉的分段(以胸廓出口为基准)
锁骨下动脉全长约5~7 cm,以前斜角肌(Anterior Scalene Muscle)为标志分为三段:
| 分段 | 范围 | 主要分支 |
|---|---|---|
| 第一段 | 起始至前斜角肌内侧缘 | 椎动脉、乳内动脉、甲状腺下动脉、肋颈干 |
| 第二段 | 前斜角肌后方 | 肋颈干(有时) |
| 第三段 | 前斜角肌外侧至第一肋外缘 | 无重要分支(临床意义:胸廓出口综合征受压部位) |
临床意义:
- 第一段是椎动脉和乳内动脉的发出部位
- 第三段是胸廓出口综合征(Thoracic Outlet Syndrome, TOS)中最易受压的部位
- 锁骨下动脉第三段位置表浅,可在锁骨下窝触及搏动
2.3 锁骨下动脉的重要分支
| 分支 | 英文名 | 起始段 | 临床意义 |
|---|---|---|---|
| 椎动脉 | Vertebral Artery | 第一段(最大分支) | 后循环供血,介入治疗重点 |
| 乳内动脉 | Internal Mammary Artery | 第一段 | 冠状动脉搭桥术常用移植血管 |
| 甲状腺下动脉 | Inferior Thyroid Artery | 第一段 | 甲状腺手术要注意保护 |
| 肋颈干 | Costocervical Trunk | 第一/二段 | 分出颈深动脉和最上肋间动脉 |
三、椎动脉解剖——四段系统(V1~V4)
椎动脉是锁骨下动脉第一段的最大分支,是后循环血供的唯一通道。根据解剖位置,Bouthillier将椎动脉分为四段:
3.1 V1段——横突孔前段(Pre-foraminal / Pre-vertebral segment)
范围: 椎动脉起点至第6颈椎横突孔(C6)入口之间
特点:
- 位于颈长肌前方
- 向上向后斜行
- 在C6横突孔入口处进入颈椎横突孔
- 此段位置深,不易触及搏动
变异: 有时V1从C5、C7甚至C4横突孔进入(正常为C6)
临床意义: 介入治疗时,此段是导管通过和支架置入的理想着陆区
3.2 V2段——横突孔段(Foraminal segment)
范围: C6横突孔至C2横突孔出口之间
特点:
- 穿行于C6~C2各颈椎横突孔内
- 被椎静脉丛包绕
- 每经过一个椎体水平,向上发出一对脊支(Spinal Branches)至脊髓和椎管
- 颈椎旋转时,此段可被牵拉或受压(颈椎病患者后循环缺血机制之一)
临床意义:
- 颈椎骨质增生(骨赘)可压迫V2段导致椎动脉型颈椎病
- 介入操作时,导丝需小心通过横突孔之间的迂曲段
3.3 V3段——寰枢段(Atlanto-axial segment / Extraspinal segment)
范围: C2横突孔出口至枕骨大孔(Foramen Magnum)入颅处
特点:
- 最复杂、最迂曲的一段
- 从C2横突孔穿出后,先向后外侧绕至寰椎横突(C1)
- 然后转向内侧水平走行
- 最后急转向上,经枕骨大孔入颅
三个弯曲:
- C2弯曲:V2至C1的过渡
- C1后弓弯曲:绕寰椎横突的水平弯曲
- V3-V4移行弯曲:入颅前的最后一个急弯
临床意义: 介入操作中最困难的一段,导丝容易打折,需要高顺应性导丝;也是夹层的好发部位
3.4 V4段——颅内段(Intracranial segment)
范围: 枕骨大孔入颅至椎-基底动脉汇合处
特点:
- 硬膜内走行
- 在脑桥延髓沟处与对侧椎动脉汇合为基底动脉
- 在汇合前发出脊髓前动脉(Anterior Spinal Artery)和小脑下后动脉(PICA)
临床意义: 此段病变(夹层、动脉瘤)可危及生命,需及时介入处理
椎动脉四段一览表
| 段 | 名称 | 范围 | 长度 | 临床意义 |
|---|---|---|---|---|
| V1 | 横突孔前段 | 起点→C6横突孔 | 介入理想着陆区 | |
| V2 | 横突孔段 | C6~C2横突孔 | 颈椎病压迫部位 | |
| V3 | 寰枢段 | C2出口→枕骨大孔 | 迂曲,夹层好发 | |
| V4 | 颅内段 | 枕骨大孔→基底动脉 | ~3cm | 动脉瘤/夹层 |
四、功能作用
4.1 椎动脉的后循环供血功能
后循环(Posterior Circulation)供血范围:
- 枕叶(视觉皮层)——大脑后动脉(PCA)
- 小脑——小脑上动脉(SCA)、小脑前下动脉(AICA)、小脑下后动脉(PICA)
- 脑干——基底动脉分支(桥支)
- 内耳——迷路动脉(内听动脉)
血流量: 每侧椎动脉约100150 mL/min,双侧合计约200300 mL/min(占全脑15~20%)
4.2 锁骨下动脉窃血机制(Subclavian Steal Phenomenon)
正常情况:
- 锁骨下动脉→椎动脉→基底动脉→大脑后动脉
窃血机制:
- 当锁骨下动脉近端(椎动脉开口以近)狭窄或闭塞时
- 患侧椎动脉压力降低
- 对侧椎动脉的血液经基底动脉逆流至患侧椎动脉远端
- 血流方向:基底动脉→对侧VA→患侧VA(逆流)→患侧锁骨下动脉远端
典型临床表现:
- 上肢间歇性跛行:患侧上肢运动时出现无力、疼痛、苍白
- 后循环缺血症状:
- 头晕、眩晕(最常见)
- 视物模糊、复视
- 晕厥
- 构音障碍、共济失调
- 症状特点:患侧上肢运动时诱发(肌肉收缩增加远端需求,加剧窃血)
4.3 椎动脉与颈内动脉的侧支循环
- 颈内动脉系统(前循环)与椎-基底动脉系统(后循环)在Willis环通过后交通动脉(PComA)相连
- 当一侧ICA或MCA闭塞时,PComA可提供侧支代偿
- 后循环对前循环的代偿能力有限,反之亦然
五、相关疾病
5.1 椎动脉起始部狭窄(Vertebral Artery Origin Stenosis, VAOS)
好发部位: 椎动脉从锁骨下动脉第一段发出处(V1段起点),左侧多见(约60%)
病因: 动脉粥样硬化是最主要原因(~90%),其次是动脉夹层、纤维肌发育不良
临床表现:
- 后循环缺血:头晕、眩晕(最常见)、视物模糊、共济失调
- 通常在患侧上肢运动时加重(合并窃血机制)
- 可逆性后部白质脑病(PRES)样发作
评估方法:
- CTA/MRA:V1段狭窄,可测量狭窄率(NASCET法)
- DSA:金标准,可同时评估颅内代偿情况
- TCD:评估颅内VA血流方向(逆向提示窃血)
5.2 锁骨下动脉狭窄/闭塞
病因: 动脉粥样硬化(最常见)、大动脉炎(Takayasu Arteritis,青年女性多见)
临床表现:
- 患侧上肢血压降低(较对侧低>20 mmHg)
- 桡动脉搏动减弱或消失
- 上肢无力、间歇性跛行
- 锁骨下动脉窃血综合征(见上文)
5.3 椎动脉夹层(Vertebral Artery Dissection)
病因:
- 自发性(常伴纤维肌发育不良、FMD)
- 创伤性(颈椎按摩、颈部手法治疗)
- 动脉粥样硬化性
常见部位: V3段(寰枢段,最迂曲)和V1段(起始部)
临床表现:
- 头颈部疼痛
- 后循环缺血症状(Wallenberg综合征:小脑性共济失调、交叉性感觉障碍、构音障碍、眩晕)
- Horner综合征(罕见)
影像学表现:
- CTA/MRA:内膜瓣、双腔征、壁间血肿
- DSA:“线样征”(string sign)、局限性扩张(珠链征)
5.4 胸廓出口综合征(Thoracic Outlet Syndrome, TOS)
定义: 锁骨下动脉(和/或臂丛神经)在胸廓出口(锁骨与第一肋骨之间)受压
三型:
| 类型 | 受压结构 | 临床表现 |
|---|---|---|
| 动脉型 TOS | 锁骨下动脉第三段 | 患侧上肢疼痛、苍白、远端栓塞 |
| 神经型 TOS | 臂丛神经 | 上肢麻木、疼痛(最常见) |
| 静脉型 TOS | 锁骨下静脉 | 患侧上肢肿胀(Paget-Schroetter综合征) |
六、介入治疗方法
6.1 椎动脉起始部支架置入术(VAOS Stenting)
适应症:
- 症状性V1段狭窄(NASCET ≥ 50%伴后循环缺血症状)
- 狭窄率≥70%的无症状狭窄(高危患者)
入路选择:
- 股动脉入路(最常用):经桡动脉或肱动脉入路超选椎动脉
- 桡动脉直接穿刺(右侧VAOS首选):路径更直接
核心步骤:
- 导引导管置入锁骨下动脉(狭窄近端)
- 微导丝超选进入椎动脉真腔
- 保护伞(Distal Protection)置入V2段(远端保护)
- 球囊预扩张
- 支架置入(通常使用球囊扩张式支架如Express LD或Palmaz)
- 球囊后扩张
- 保护伞回收
支架选择:
| 类型 | 优点 | 缺点 | 适用场景 |
|---|---|---|---|
| 球囊扩张式 | 径向支撑力强、定位精确 | 刚性大、不能随血管弯曲 | 起始部短病变 |
| 自膨式 | 顺应性好、不易打折 | 定位相对困难 | 迂曲病变 |
再狭窄率: 椎动脉起始部支架术后再狭窄率约15~30%,与支架类型和患者基础疾病相关
6.2 锁骨下动脉支架置入术
适应症:
- 锁骨下动脉狭窄 > 70%伴症状
- 锁骨下动脉窃血综合征
- 锁骨下动脉闭塞(慢闭开通)
手术要点:
- 支架覆盖病变全长
- 注意保护椎动脉开口(必要时同时处理VAOS)
- 锁骨下动脉起始部病变:使用球囊扩张式支架
- 中远段病变:可选用自膨式支架
6.3 椎动脉夹层的介入治疗
治疗原则:
- 急性期:抗血小板/抗凝治疗
- 保守治疗无效或加重:介入治疗
介入方案:
- 支架置入术:多支架套叠(多层支架)或覆膜支架隔离夹层
- 载瘤动脉闭塞术(Parent Vessel Occlusion, PVO):仅在无法重建或对侧VA代偿良好的情况下
PVO 术前评估(BOT试验):
- 球囊临时闭塞VA,监测神经系统症状
- 若患者能耐受30分钟闭塞而无症状,可行PVO
- 若出现神经功能缺损,需重建或行颅外-颅内搭桥术
6.4 急性锁骨下动脉闭塞的介入治疗
急性LSA闭塞的病因:
- 急性血栓栓塞(心源性或动脉源性)
- 主动脉夹层累及锁骨下动脉
治疗策略:
- 吸栓/取栓:ADAPT技术抽吸导管(如Penumbra ACE64)
- 导管接触性溶栓(CDT):rt-PA 局部溶栓
- 支架取栓:如吸栓无效
- 覆膜支架:夹层病变首选
七、总结要点
| 要点 | 内容 |
|---|---|
| 锁骨下动脉分段 | 第一段(椎VA/乳内动脉分支)、第二段(斜角肌后)、第三段(第一肋外缘) |
| 椎动脉四段 | V1(横突孔前)、V2(横突孔内)、V3(寰枢迂曲)、V4(颅内) |
| V1临床意义 | 介入治疗理想着陆区,粥样硬化好发部位 |
| V3临床意义 | 最迂曲,夹层好发,介入操作困难 |
| 窃血机制 | SCA近端狭窄→患侧VA逆流→上肢运动时后循环缺血 |
| VAOS介入 | 股动脉/桡动脉入路,球囊扩张式支架,保护伞远端保护 |
| 椎动脉夹层 | V3段最常见,抗血小板/支架置入治疗 |
下期预告
第四期:Willis环与颅底动脉侧支循环
- Willis环的完整解剖(前交通动脉、后交通动脉)
- 大脑动脉环的变异类型
- 前循环与后循环的代偿机制
- 烟雾病( moyamoya)与侧支循环评估
参考文献
- Gray’s Anatomy for Students, 4th Ed.
- Bouthillier A, et al. Segmental anatomy of the vertebral artery. J Neurosurg 1996.
- Berguer R, et al. Subclavian Steal Syndrome: Diagnosis and Treatment. J Vasc Surg.
- JAMA Neurology: Vertebral Artery Origin Stenting Outcomes, 2024.
- European Journal of Vascular and Endovascular Surgery: Subclavian Artery Disease, 2025.
- 商品國, et al. Endovascular Treatment of Vertebral Artery Dissection. J Neurointerv Surg.