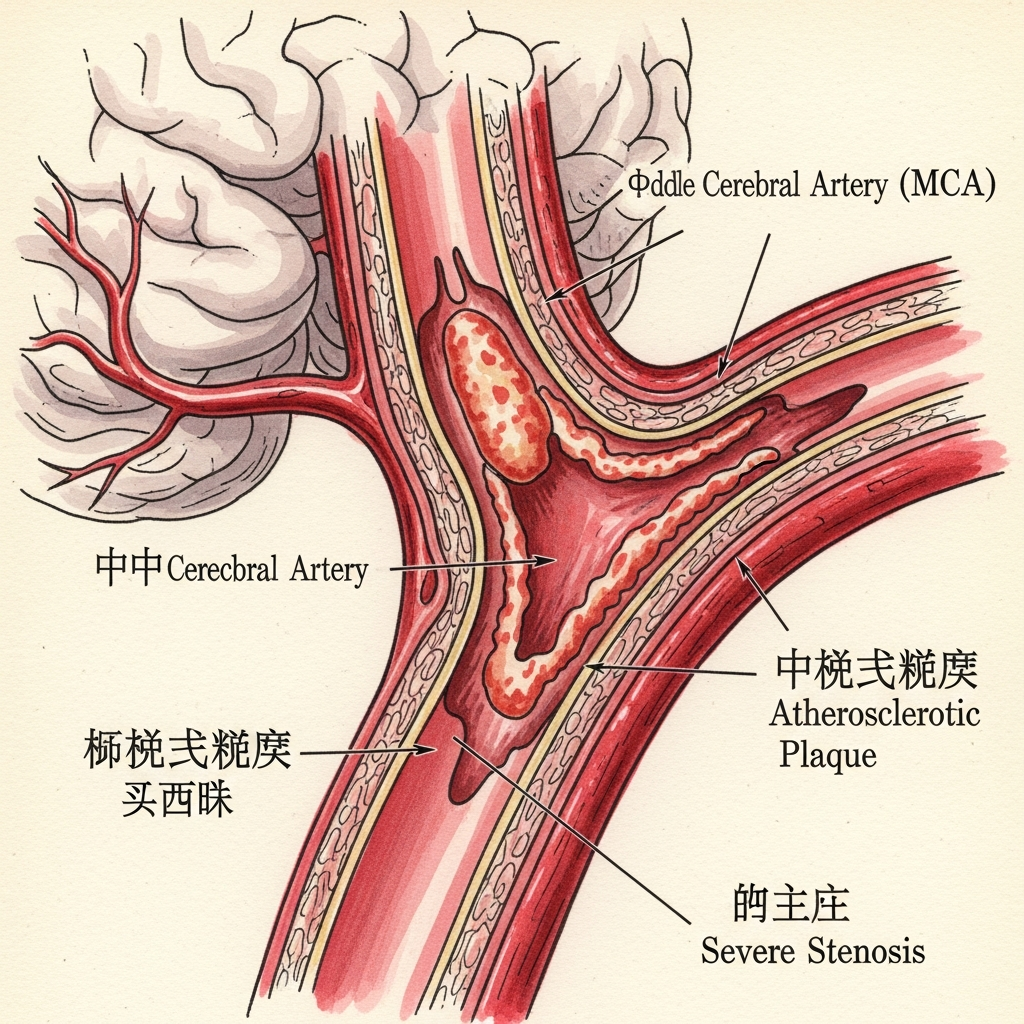
第五期:颅内动脉硬化与狭窄(ICAD)#
Archive Date: 2026-03-29
Series: 脑血管讲义系列
Total Lectures: 8期
一、解剖与生理基础(B)#
1. 颅内动脉的解剖分布#
颅内动脉系统负责将血液输送至脑实质,主要分为前循环和后循环:
| 循环 |
主要动脉 |
供血区域 |
| 前循环 |
ICA、MCA、ACA |
大脑半球前2/3、基底节 |
| 后循环 |
椎动脉、基底动脉、PCA |
脑干、小脑、枕叶 |
2. 颅内动脉的组织学特点#
| 层次 |
结构 |
功能 |
| 内膜 |
内皮细胞、单层扁平 |
血液-血管屏障 |
| 内弹力层 |
弹性纤维 |
维持血管弹性 |
| 肌层 |
平滑肌细胞 |
血管收缩/舒张 |
| 外膜 |
结缔组织 |
支撑与固定 |
与颅外动脉的关键差异:
- 颅内动脉缺乏外弹力层
- 管壁更薄,肌层相对薄弱
- 更依赖内皮功能调节
3. 脑血流自动调节机制#
| 参数 |
正常范围 |
临床意义 |
| 脑血流(CBF) |
50-60 ml/100g/min |
维持脑代谢 |
| 灌注压(CPP) |
MAP - ICP |
驱动血液流动 |
| 自动调节下限 |
MAP 60-70 mmHg |
低灌注阈值 |
| 自动调节上限 |
MAP 150-170 mmHg |
高灌注阈值 |
MAP ↑↑↑
│
┌──────┴──────┐
│ 高灌注区 │ CBF不随MAP升高而增加
│ (失调节) │
└──────┬──────┘
│ 自动调节区(MAP 60-170)
┌──────┴──────┐
│ 正常CBF │ 50-60 ml/100g/min
└──────┬──────┘
│ 低灌注区(失调节)
┌──────┴──────┐
│ 低灌注/缺血 │ CBF随MAP下降而减少
└──────┬──────┘
MAP ↓↓↓
自动调节曲线示意
二、病理生理(P)#
1. 动脉粥样硬化的发病机制#
主要病理过程:
| 阶段 |
特征 |
时间进程 |
| 脂纹 |
脂质沉积于内膜 |
早期 |
| 纤维斑块 |
泡沫细胞+纤维帽 |
进展期 |
| 复杂斑块 |
钙化、出血、溃疡 |
晚期 |
| 管腔狭窄 |
进行性管径减小 |
晚期 |
2. 狭窄的病理分型#
| 分型 |
狭窄程度 |
血流影响 |
| 轻度狭窄 |
<50% |
通常无症状 |
| 中度狭窄 |
50-69% |
血流动力学改变 |
| 重度狭窄 |
≥70% |
显著低灌注 |
3. 缺血机制#
| 机制 |
说明 |
| 低灌注 |
重度狭窄导致远端压力下降 |
| 栓子 |
斑块脱落→远端栓塞 |
| 穿支闭塞 |
豆纹动脉等穿支开口病变 |
| 混合机制 |
低灌注+栓子双重作用 |
4. 侧支循环代偿#
| 侧支等级 |
血管网络 |
开放条件 |
| 一级 |
Willis环 |
急性大血管闭塞 |
| 二级 |
软脑膜吻合 |
慢性ICA/MCA狭窄 |
| 三级 |
颅外-颅内吻合 |
慢性和/或继发性 |
三、分子与影像学(M)#
1. 影像学评估方法#
| 检查 |
优势 |
局限 |
| CTA |
快速、普及 |
辐射、对比剂 |
| MRA |
无创、无辐射 |
假阳性率高 |
| DSA(金标准) |
精确、动态 |
有创、费用高 |
| TCD |
无创、床旁 |
依赖操作者 |
2. 狭窄程度测量#
WASID法(华法林-阿司匹林治疗症状性颅内疾病研究):
狭窄率 = (1 - D狭窄段 / D正常段) × 100%
正常段选择原则:
- ICA:取床突上段
- MCA:取M1段远端
- 基底动脉:取最宽处
3. 斑块影像特征#
| 特征 |
MRI特点 |
临床意义 |
| 脂质核心 |
T1等/低信号 |
软斑块,易损 |
| 纤维帽 |
T1等/高信号 |
薄帽=高风险 |
| 钙化 |
T1/T2低信号 |
稳定斑块 |
| 斑块内出血 |
T1高信号 |
高风险特征 |
4. 分子标志物#
| 标志物 |
正常范围 |
临床意义 |
| hsCRP |
<1 mg/L |
炎症指标 |
| Lp(a) |
<30 mg/dL |
心血管风险 |
| oxLDL |
— |
动脉硬化进展 |
| MMP-9 |
— |
斑块不稳定 |
四、临床表现(R)#
1. 症状性ICAD的临床表现#
| 动脉 |
供血区域 |
典型症状 |
| MCA(M1段) |
基底节、内囊 |
对侧偏瘫、感觉障碍 |
| ACA(A1段) |
额叶内侧 |
对侧下肢无力 |
| PCA(P1段) |
中脑、丘脑 |
垂直凝视麻痹 |
| 基底动脉 |
脑干 |
四肢瘫、意识障碍 |
| PCA(皮层支) |
枕叶 |
视野缺损 |
2. 卒中类型#
| 类型 |
机制 |
临床表现 |
| 腔隙性梗死 |
穿支闭塞 |
纯运动性偏瘫、感觉运动性卒中 |
| 分水岭梗死 |
低灌注 |
皮层交界区梗死 |
| 皮层梗死 |
栓子 |
MCA皮层分布区 |
| TIA |
短暂低灌注/栓塞 |
症状<24h |
3. 症状特点#
TIA/小卒中特征:
- 突然起病
- 局灶性神经功能缺损
- 症状波动或进展
- 发作持续数分钟至数小时
进展性卒中(stroke in progression):
五、治疗原则(C)#
1. 内科治疗#
| 治疗 |
目标 |
具体方案 |
| 抗血小板 |
防止血栓形成 |
阿司匹林100mg qd + 氯吡格雷75mg qd(双抗3月后改为单药) |
| 他汀治疗 |
稳定斑块 |
高强度他汀(阿托伐他汀40-80mg或瑞舒伐他汀20-40mg) |
| 降压 |
保护靶器官 |
目标BP<140/90mmHg(糖尿病<130/80) |
| 降糖 |
控制代谢 |
HbA1c<7% |
| 戒烟 |
减少血管损伤 |
强烈建议 |
2. 介入治疗#
| 适应症 |
方案 |
证据支持 |
| 症状性重度狭窄(≥70%) |
PTA+支架 |
SAMMPRIS研究 |
| **内科治疗失败 |
介入干预 |
经验性治疗 |
WASID研究结果:
- 症状性颅内狭窄年卒中率:12-14%(狭窄处)
- 强化内科治疗优于早期介入
SAMMPRIS研究:
- 介入( Wingspan支架)+ 内科 vs 单纯内科
- 结果:介入组30天卒中/死亡率更高(14.7% vs 5.8%)
- 结论:强化内科治疗应作为一线
3. 外科治疗#
| 术式 |
适应症 |
方式 |
| STA-MCA搭桥 |
低灌注性ICAD |
颞浅动脉→大脑中动脉 |
| EDAS |
烟雾病 |
颞肌贴敷+骨窗 |
4. 治疗流程#
症状性颅内狭窄(≥50%)
│
┌────┴────┐
│ │
强化内科 评估介入
治疗 │
│ 狭窄≥70%?
│ │
│ ┌───┴───┐
│ │ │
│ 否 是
│ │ │
└────┘ 评估Wingspan
支架置入
六、第五期总结:四字口诀#
| 要点 |
记忆口诀 |
| 狭窄测量 |
WASID法:(1-D狭窄/D正常)×100% |
| 狭窄分级 |
轻<50%,中50-69%,重≥70% |
| 缺血机制 |
低灌注、栓子、穿支、混合 |
| 斑块评估 |
MRI高分辨:脂核/纤维帽/钙化/出血 |
| 卒中机制 |
腔隙(穿支)、分水岭(低灌注)、皮层(栓子) |
| 治疗一线 |
强化内科(双抗+高强度他汀) |
| SAMMPRIS |
介入不优于内科,Wingspan需谨慎 |
| 高危斑块 |
斑块内出血+薄纤维帽+大脂核 |
七、下期预告#
第六期:脑梗死与缺血性卒中
- 缺血性卒中的分类与病因
- 急性期管理时间窗
- 静脉溶栓与取栓治疗
上白泽慧音 · 2026-03-29
